門診有不少喜歡跑步或球類運動的女性因為膝蓋疼痛來就診,其中有些是因為「髕骨外翻」,由於女性天生骨盆較寬,發生髕骨外翻的機率高於男性。但是膝蓋痛還有很多原因,需仔細檢查髕骨周邊韌帶與軟組織,進而找出疼痛的真正病因與治療。
日前一名大學排球校隊女學生坐著輪椅進到診間,掛號初診時病患自填的病史:半年前因排球密集訓練受傷導致右膝疼痛,尤其半夜疼痛會更明顯,已影響夜間的睡眠及白天的生活。ㄧ開始先到復健科診所物理治療,經過一個月還是一直痛,後來復健科醫生又幫她注射葡萄糖增生療法及類固醇也無用,因此最後轉到醫學中心骨科檢查,照過X光片後醫生說是髕骨外翻(patella tilt)才造成膝蓋痛,於是醫師建議可以採用最新的肉毒桿菌注射治療,接下來就變成肌肉無力坐輪椅來找我了……。
當然,這名女大學生不會因此一輩子坐輪椅,肉毒桿菌作用的時間大約6個月左右,等藥效消退後肌力就可以恢復原來的狀態。但我不禁要想,女大學生的就醫過程及接受的肉毒桿菌注射治療方法是不是有些問題?也難怪最後會找到我們這個專門治療各種疑難病症的診所。
我過去就曾提出一個觀點:受過現代醫學完整訓練的醫師診斷疼痛的主要方法,都是透過各種影像檢查找出異常,然後想辦法「矯正」這個異常,似乎認為只要順利完成這個矯正異常的過程,患者就能因此不再疼痛。但是我們可以仔細思考一下,若醫生所看到這些檢查的異常並不是造成病人疼痛的原因時,那麼,根據這些異常所提供的治療就必定會無效,甚至可能會製造了更多的後遺症。這位年輕女孩就是這樣病因判斷錯誤而衍生後遺症例子,她因為膝蓋疼痛就診,醫院照X光發現她髕骨外翻,便朝這個方向進行治療,沒想到卻「越治療越糟糕」。
接下來我先簡介髕骨的解剖學位置、髕骨外翻的結構性原因、目前主流的治療方式,再談談我個人對治療方向的淺見。
(1) 髕骨位置
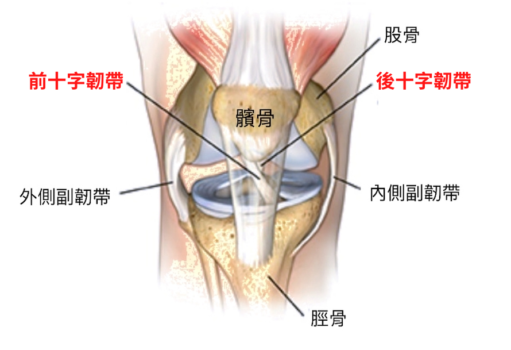
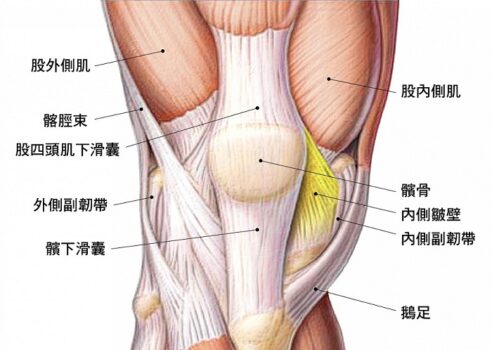
髕骨是浮在股骨(即大腿骨)與小腿骨上方一塊三角形狀的小骨頭(圖1),這塊骨頭卡在股骨上的凹槽裡,主要的功能是要膝蓋活動時提供穩定用,藉由上下左右的各方拉力連結,使人體能做出各種走、跑、跳、蹲的動作,這些拉力包括膝蓋上方的股四頭肌、髕骨周圍支持帶、內側副韌帶、外側副韌帶與大腿外側髂脛束等等(圖2)。
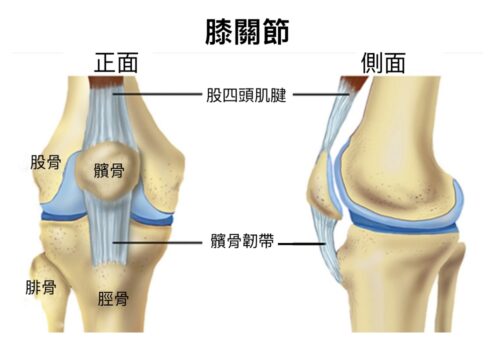
(2) 何謂髕骨外翻?
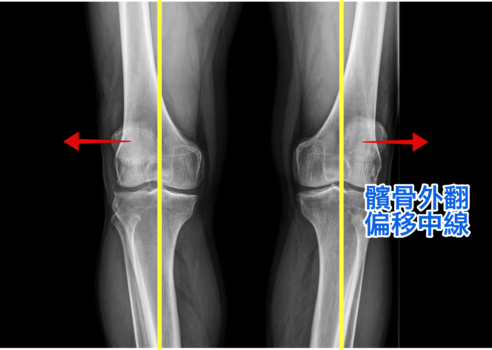
如前所述,髕骨位居如此重要的樞紐位置,並靠著各方拉力在上下的軌跡中活動(圖3),當膝蓋外側的力量大於內側時,致使髕骨兩邊力學失去平衡,嚴重時便造成髕骨「外翻」(圖4)。導致髕骨外側力量大於內側力量則有許多可能的原因,屬於慢性者包括股四頭肌訓練過多、或因久坐股四頭肌缺少訓練、習慣穿高跟鞋的族群、扁平足等等;急性者則多半與運動有關,例如跳躍落地的動作扭傷膝蓋造成髕骨「脫臼」。
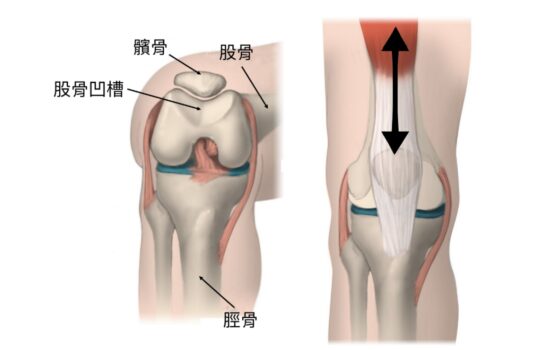
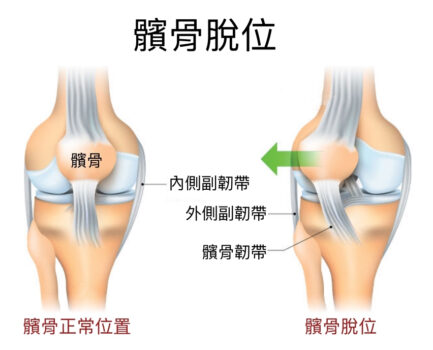
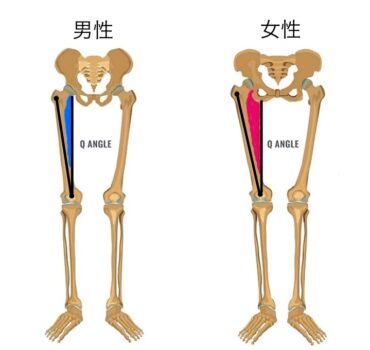
統計上髕骨外翻以女性為好發族群,醫學界普遍認為女性天生骨盆結構較男性來得寬,髕骨到骨盆外側的角度(Q angle)也就較大(圖5),所造成的拉力讓髕骨外翻機率較男性大。即便有這樣的統計與推理,一般人大多不會主動察覺自己的髕骨外翻了,通常都是髕骨與股骨的軟骨對磨到一個程度,使得患者因膝蓋疼痛、無法彎曲或蹲不下去就診時照了X光片才發現。
(3) 主流西醫治療方式
一般被診斷髕骨外翻後,通常都是以物理治療和復健徒手治療等為主,諸如放鬆外側過緊的髂脛束與周邊肌肉、以肌貼等方式貼於膝蓋內側暫時舒緩不平衡的拉力、強化周圍如股四頭肌,特別是股外側肌等相關肌肉群、或以震波儀器處理沾黏。治療目標不外乎在恢復髕骨左右張力的均衡,這些方式都無可厚非,坊間有許多參考資料,在此不贅述。
近年來有醫師提出以注射方式治療髕骨外翻,其中較知名者為女藝人劉若英接受的歐凱自體生長因子注射,此種注射方式與PRP(高濃度血液生長因子)類似,以治療髕骨外翻來說,似乎有抗發炎、減少疼痛與韌帶和肌腱修復的效果;另一種則是如同我的門診這位女大學生「苦主」的案例,醫師將肉毒桿菌素注射於大腿外側的肌肉群,想藉由降低髕骨外側肌肉群的拉力,讓髕骨回到正確的軌道上,但是卻沒想到造成肌肉萎縮無力要拿拐杖坐輪椅了。
髕骨外翻角度嚴重時會以手術處理。一般可分為微創內視鏡手術與傳統手術:
- 內視鏡微創手術
髕骨外翻若不嚴重,伴隨其他膝蓋疼痛疾病時,通常醫師會建議進行膝關節鏡手術放鬆髕骨外側韌帶,緩解髕骨內外側張力的不平衡,整個手術時間約一小時左右。 - 傳統手術
嚴重髕骨外翻造成軟骨嚴重磨損時,醫師會建議施行傳統手術方式,先切斷與髕骨連結的股骨外側肌肉,再改變內側肌肉的位置,並將髕骨拉回正確位置,整個手術約三小時左右。
(4) 名冠診所對於髕骨外翻的看法?
首先要澄清一個觀念,髕骨外翻只是一個現象或是結果,不見得是造成病患膝蓋疼痛的病因,通常患者因膝蓋疼痛就醫,醫師若發現髕骨外翻的異常,習慣上會順理成章認為疼痛是因髕骨外翻引起,往往依循這樣的思維去治療膝關節痛,疼痛卻一直治不好。我們先來看一下最有可能與髕骨外翻有關係的一些結構。
●髂脛束(iliotibial band)
髂脛束是大腿外側一條非常厚韌的軟組織,由股關節延展至膝部外下側和髕骨,髂脛束附著於脛骨前外側結節(anterolateral tibial tubercle)。當它的柔韌性不足,重覆地屈伸膝蓋,髂脛束不斷與股骨磨擦引起發炎疼痛,就稱為髂脛束磨擦綜合症。
由以上的說明可以得知:髂脛束並未與髕骨外側(圖6)有直接的連繫,因此髂脛束損傷雖然會造成膝關節外側疼痛,但並不會造成髕骨外翻。
●股四頭肌(quadriceps)
膝關節周遭的肌肉構造,其中與髕骨最有關係的就屬股四頭肌。顧名思義,股四頭肌由四條肌肉(股直肌、股中間肌、股外側肌、股內側肌)構成,其中股四頭肌四條肌肉的肌腱會在髕骨上方合而為一髕骨韌帶(patella ligament),髕骨韌帶的腱膜(aponeurosis)會在髕骨兩側形成內側與外側的髕骨支持帶(patellar retinaculum),這些支持帶可以增加膝關節內外側的強度。
由以上的說明我們可以了解,股四頭肌中的股外側肌及股內側肌與髕骨都沒有直接相連,因此股外側肌的肌力改變,並不會將髕骨往外拉扯,造成髕骨外翻的結果。
問題不是出在肌肉上
目前多數醫師都認為大腿的股外側肌、股內側肌與骼脛束內外肌肉群拉力不平衡,才致使髕骨被力量較強一側的肌肉往外拉而造成髕骨外翻,因此有醫師依此想法提出使用肉毒桿菌素注射,來放鬆特定肌肉降低肌力的治療方法。
其實髕骨是一塊漂浮在膝蓋正前方的游離骨,不與其他骨頭有直接的連結。而且,髕骨完全是靠粗壯的髕骨韌帶與兩旁的支持帶等軟組織將其固定,特別是內外兩側的支持帶可將髕骨「hold」住,避免膝關節活動時離開軌道亂跑。當髕骨外側的支持帶沾黏或失去彈性後,髕骨的外側如同被掐住一樣,便有可能往外側這個方向跑。
我們可以自己做個檢查,坐著將腿伸直讓大腿肌肉放鬆,此時可以用手左右扳動髕骨看看,正常狀態下若兩旁的支持帶彈性柔軟度夠,髕骨是可以輕易地左右移動的,若無法用手扳動髕骨,特別是無法往外移動,可能就會出現髕骨外翻的問題了。
若更進一步從力學的角度來看,拉著髕骨的肌肉群只在髕骨上方,物理學告訴我們物體的移動是沿著拉力的來源,髕骨外翻較屬於水平橫向移的移動,非能單靠著上方的肌肉群牽扯而產生往外側的水平移動。
為什麼多數是髕骨外翻而不是內翻呢?
不知你可曾想過這個問題,為什麼較常聽到髕骨外翻而不是內翻呢?髕骨與股骨中的滑車溝槽連接,形成髕股關節。當膝蓋伸直時,髕骨會在沒有太多限制下「浮起」;而膝蓋屈曲時,髕骨便會進入滑車溝槽,沿著軌道上下滑行。
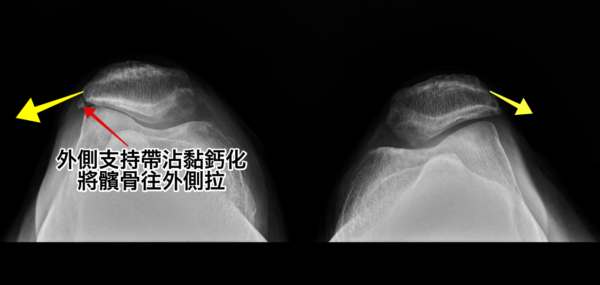
軌道的深淺影響了髕骨滑行的穩定性,例如若先天性的髕股關節的滑車凹槽太淺,就容易常常造成髕骨脫臼。我們可以仔細觀察從膝關節上方往下拍的X光片(圖7),髕骨下方並不是個對稱等邊的三角形,大部分髕骨底部靠外側較長也較平坦,靠內側則較短且角度大,這意味著髕骨軌道靠外側是比較「淺」,也相對容易往外移動造成外翻的現象。

那麼,到底是什麼原因造成髕骨外翻?—> 髕骨股骨間支持帶沾黏硬化
慢性損傷或急性的運動傷害,造成髕骨外側支持帶沾黏及纖維化後,會將髕骨往外黏著固定,因此當患者膝關節彎曲,髕骨無法在正常的軌道中滑動,而往抓附力較大的外側偏移。
(5) 髕骨外翻該怎麼治療最好?
首先,要再次提醒,髕骨外翻常常是沒有症狀的,沒症狀的髕骨外翻是不需要治療的,這跟我們之前寫過「椎間盤突出不一定有症狀」的觀點是一致的。當髕骨外翻合併膝關節疼痛時,就要仔細檢查,找出疼痛的真正原因,而不是看到髕骨外翻就把疼痛立即怪到髕骨頭上。
前文提到髕骨外翻與髕骨外側的支持帶關係非常大,而支持帶位在髕骨與股骨的骨縫間,若膝關節痛是源自於髕骨支持帶,治療用的震波不容易將骨縫中的沾黏震鬆,而短波、微波、紅外線等熱療類儀器目標都在舒緩肌肉的疼痛,無法解決這類的病因。
因此,以治療的原理來說,本院專長的SMIT超微疼痛治療可立即鬆解各種關節的沾黏及纖維化,可有效治療髕骨外翻及其衍生的發炎及疼痛問題。